Ngày 26/1, BSCK2 Phạm Thanh Phong, Phó Giám đốc chuyên môn Bệnh viện đa khoa Trung ương Cần Thơ (BVĐKTƯCT) cho biết, 2 ê kíp của BV cùng lúc can thiệp thành công cứu sống bệnh nhân từng thay van 2 lá cơ học, rung nhĩ, đột quỵ não, rối loạn nhịp chậm… trong tình trạng nguy kịch.
Theo đó, lúc 4h sáng 23/1, bà Thái Thị Loan (SN 1967, ngụ Hậu Giang) được người nhà phát hiện không nói chuyện được, lú lẫn, yếu ½ người phải nên đưa đến BVĐKTƯCT cấp cứu. Bệnh nhân từng thay van tim hai lá cơ học 5 năm trước, rối loạn nhịp chậm do suy nút xoang, đang dùng thuốc kháng đông.

Các BS đang can thiệp chop bệnh nhân.
Tình trạng lúc vào viện không tiếp xúc được. Các BS khoa cấp cứu chẩn đoán sơ bộ đột quỵ nhưng không rõ giờ khởi phát. Ngay lập tức, báo động cấp cứu đột quỵ được kích hoạt.

Hình ảnh trước khi can thiệp.
Trên hình ảnh CT-Scan não cho thấy vùng hoạt tử não chưa nhiều, khả năng cứu được vùng não xung quanh vùng hoạt tử. Hình ảnh CT-Scan cho thấy mạch m.áu bị cục m.áu đông gây tắc từ động mạch cảnh trong trái đoạn ngoài sọ đến động mạch não giữa trong sọ. Ê kíp quyết định can thiệp cho bệnh nhân sau khi đã đ.ánh giá lợi ích và nguy cơ.
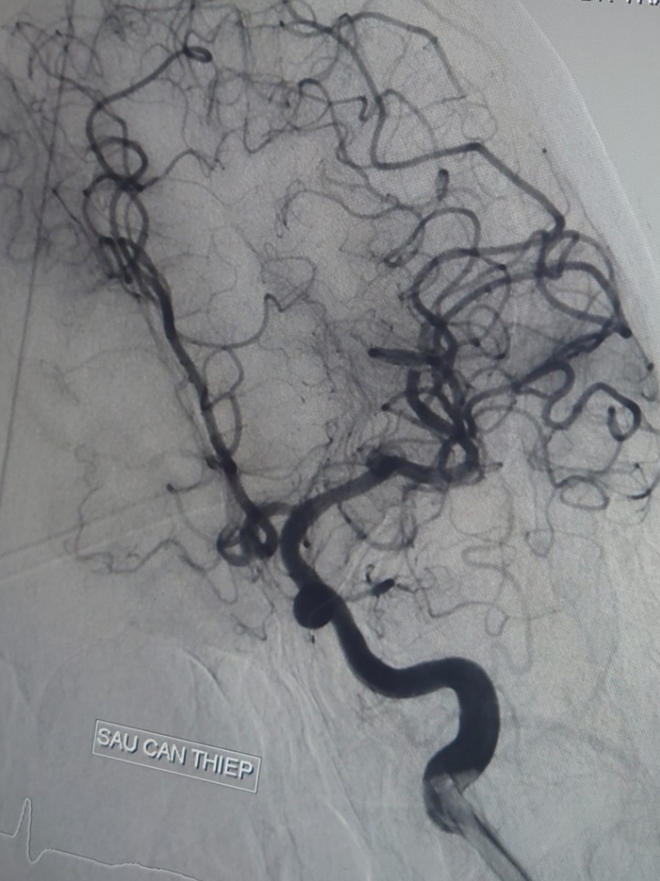
Và sau khi can thiệp thành công.
Khi nghe giải thích tình trạng bệnh, gia đình bệnh nhân phân vân rất nhiều. Sau 2 giờ thuyết phục, gia đình đồng ý can thiệp cấp cứu cho bệnh nhân. Hai ê kíp can thiệp mạch não và đặt máy tạo nhịp tim cấp cứu cho bệnh nhân. Ê kíp can thiệp mạch não do TS-BS Hà Tấn Đức BS Trịnh Thành Tín thực hiện.

Sức khỏe bệnh nhân gần như phục hồi hoàn toàn.
Quá trình can thiệp, các BS hút ra rất nhiều huyết khối, kết quả tái thông hoàn toàn mạch m.áu bị tắc, toàn bộ quá trình can thiệp lấy huyết khối là 45 phút. Ngay sau đó, bệnh nhân được đặt máy tạo nhịp tạm thời do Ths-BS Thân Hoàng Minh thực hiện.
Hiện, sau 4 ngày điều trị, bệnh nhân phục hồi gần như hoàn toàn, tỉnh táo, ăn uống được không sặc, sức cơ cải thiện có thể đi lại được với sự trợ giúp, nhịp tim ổn định.
Dự kiến ngày hôm nay (26/1), các BS tiến hành đặt máy tạo nhịp tim vĩnh viễn cho bệnh nhân.
Nhiều đột phá trong ứng dụng điều trị các bệnh tim mạch
Có thể nói trong năm qua, mặc dù có nhiều khó khăn do COVID-19, nhưng những tiến bộ của y học vẫn không ngừng phát triển. Đối với lĩnh vực tim mạch, có nhiều phát hiện mới, đột phá… trong điều trị.
Những phát hiện mới có thể sẽ thay đổi hoàn toàn phác đồ điều trị đầu tay của rung nhĩ
Trước đây, điều trị rung nhĩ vẫn chủ yếu là khống chế tần số tim và chống đông là nền tảng. Việc chuyển nhịp (về nhịp xoang) bằng thuốc hoặc can thiệp chưa chứng minh được hiệu quả.
Năm 2020 có hai nghiên cứu trên tạp chí New England Journal of Medicine đề xuất rằng chiến lược điều trị tích cực hơn trong vòng 1 năm từ khi phát hiện có thể giảm bớt những hệ quả nặng nề của rung nhĩ, một rối loạn nhịp tim không đều bắt nguồn từ tâm nhĩ.
Thử nghiệm quốc tế, EAST-AFNET 4, bao gồm gần 2.800 bệnh nhân có bệnh tim mạch và gần đây mới được chẩn đoán rung nhĩ. Một nửa được điều trị và chăm sóc như chiến lược truyền thống, một nửa được can thiệp sớm chuyển nhịp. Những người được điều trị sớm bao gồm việc khôi phục nhịp xoang, giảm được hơn 21% nguy cơ đột quỵ, nhập viện do bệnh tim mạch gồm nhồi m.áu cơ tim, suy tim, hay t.ử v.ong do bệnh tim mạch. Các liệu pháp kiểm soát nhịp bao gồm thuốc chống loạn nhịp hoặc triệt đốt (tạo ra các mô sẹo ở cơ tim để ngăn cách dẫn truyền điện).
Một thử nghiệm quốc tế khác là EARLY-AF đã xuất hiện trong Hội nghị trực tuyến AHA 2020, bao gồm 300 bệnh nhân bị rung nhĩ có triệu chứng nhưng chưa được điều trị. Việc điều trị ban đầu bằng triệt đốt áp lạnh tỏ ra hiệu quả hơn so với thuốc chống loạn nhịp trong việc ngăn ngừa các biến cố do rung nhĩ gây ra.

Hình ảnh rung nhĩ.
Các phương pháp đột phá kiểm soát nồng độ cholesterol
Tạp chí New England Journal of Medicine đã liệt kê ra 3 phương pháp.
Đầu tiên là sử dụng công nghệ can thiệp vào RNA (RNA interference), đây là phương pháp hiện đại sử dụng các phân tử RNA can thiệp nhỏ (small interfering RNAs – siRNA) để điều chỉnh đóng và mở biểu hiện của gene. Kết quả của thử nghiệm ORION-10 và ORION-11 cho thấy phân tử siRNA có tên inclisiran giúp làm giảm một nửa mức tăng nồng độ LDL, còn gọi là cholesterol “xấu”. Mức LDL ở nhóm giả dược có tăng lên một chút. Các thử nghiệm này với sự tham gia của gần 3.200 bệnh nhân và hầu hết có bệnh lý tim mạch do xơ vữa.
Một nghiên cứu khác tập trung vào một biến của LDL là lipoprotein(a) hay Lp(a), có liên quan tới bệnh lý tim mạch bao gồm bệnh lý mạch vành, hẹp động mạch và đột quỵ. Việc làm giảm nồng độ Lp(a) thực sự là một thách thức do phụ thuộc chủ yếu vào gene chứ không bị ảnh hưởng bởi lối sống.
Tuy nhiên, các nhà nghiên cứu đã chỉ ra nồng độ Lp(a) có thể giảm đi bằng các liệu pháp điều trị. Trong một nghiên cứu quốc tế tiến hành tại 30 trung tâm đã thử nghiệm các liều khác nhau của AKCEA-APO(a)-LRx, đây là phương pháp dựa trên công nghệ antisense oligonucleotide, và so sánh với giả dược.
Gần 300 bệnh nhân có bệnh lý tim mạch và nồng độ Lp(a) cao được điều trị trong 6 tới 12 tháng. Với liều điều trị càng cao, mức Lp(a) trung bình của bệnh nhân càng giảm nhiều.
Các nhà nghiên cứu cũng ghi nhận quá trình điều trị của một tình trạng hiếm gặp, nguy cơ t.ử v.ong cao là rối loạn cholesterol m.áu có tính chất gia đình dạng đồng hợp tử (HoFH). Đây là bệnh lý di truyền do sự thiếu hụt trong bộ gene của cả bố và mẹ, gây ra tình trạng nồng độ LDL rất cao và khó kiểm soát, dẫn tới bệnh lý tim mạch ngay khi còn trẻ.
Kết quả của thử nghiệm ELIPSE HoFH do một nhóm nghiên cứu quốc tế cho thấy mức LDL giảm mạnh 47% trong 24 tuần từ trung bình 260 ml/dL còn 135 ml/dL ở 43 bệnh nhân được sử dụng liệu pháp sinh học bằng kháng thể đơn dòng evinacumab.
Các nghiên cứu dự phòng đột quỵ nổi bật với sự đa dạng về chiến lược
Một trong các mục tiêu tiếp cận là tình trạng hẹp động mạch cảnh, đây là nguyên nhân chủ yếu dẫn tới đột quỵ.
Hẹp động mạch cảnh thường được điều trị bằng phẫu thuật trực tiếp. Trong nghiên cứu ROADSTER 2 mới đây, thực hiện trên 43 địa điểm với gần 700 bệnh nhân không có chỉ định phẫu thuật.
Các bác sĩ đã thử nghiệm một thủ thuật xâm lấn tối thiểu gọi là tái thông mạch qua đường động mạch cảnh (transcarotid cartery revascularization – TCAR). TCAR sử dụng một ống thông đặt trong động mạch cảnh qua một đường vào nhỏ ở cổ. Dòng m.áu tạm thời được phục hồi để đảm bảo mảng xơ vữa bị nứt vỡ không đi lên não. Mạch m.áu được nong bằng bóng sau đó đặt stent để cải thiện dòng m.áu.
Chỉ có 1,7% bệnh nhân được chăm sóc và theo dõi theo protocol nghiên cứu gặp biến cố đột quỵ hoặc nhồi m.áu cơ tim trong vòng 30 ngày sau thủ thuật. Các kết quả này có vẻ tốt hơn khi so sánh với dữ liệu từ các nghiên cứu về phẫu thuật mở và thủ thuật xâm lấn tối thiểu khác tiếp cận động mạch cảnh qua đường động mạch đùi.
Một nghiên cứu khác là THALES đã được đăng trên tạp chí New England Journal of Medicine, tìm hiểu về hiệu quả của aspirin phối hợp với thuốc ức chế tiểu cầu khác liệu có thể ngăn ngừa biến cố đột quỵ trong tương lai ở bệnh nhân mới đột quỵ não thoáng qua (TIA) hoặc đột quỵ não mức độ nhẹ – vừa.
Nghiên cứu gồm khoảng 11.000 bệnh nhân được điều trị bằng aspirin đơn độc hoặc ticagrelor aspirin, nhóm điều trị kết hợp có nguy cơ t.ử v.ong hoặc biến cố đột quỵ não trong 30 ngày thấp hơn 17% so với nhóm điều trị aspirin đơn độc.
Một nghiên cứu khác đăng trên tạp chí New England Journal of Medicine cũng cho thấy, ở bệnh nhân mới đột quỵ não hoặc TIA và có xơ vữa ảnh hưởng tới dòng m.áu tới não hoặc tim có thể có lợi ích từ việc đưa mục tiêu điều trị LDL xuống thấp hơn.
Các nhà nghiên cứu tại Pháp và Hàn Quốc đã theo dõi 2.860 bệnh nhân điều trị hạ cholesterol bằng statin, ezetimibe hoặc cả hai với thời gian trung bình 3,5 năm. Các bệnh nhân với mức LDL mục tiêu dưới 70mg/dL có nguy cơ xảy ra biến cố tim mạch chính (nhồi m.áu não, nhồi m.áu cơ tim hoặc t.ử v.ong do nguyên nhân tim mạch) thấp hơn 20% so với nhóm có mục tiêu LDL trong khoảng 90-110mg/dL.
BS. Vũ Huy Thành (Viện Tim mạch Việt Nam)
